Лимфатическая инвазия – это процесс, при котором злокачественные клетки проникают в лимфатические сосуды, что может привести к их распространению по организму. Это важно для диагностики и прогноза опухолевых заболеваний, так как наличие лимфатической инвазии свидетельствует о высоком риске метастазирования.
Васкулярная инвазия аналогично обозначает внедрение раковых клеток в кровеносные сосуды. Этот механизм распространения опухоли через кровоток является важным аспектом при оценке агрессивности опухоли и может влиять на выбор тактики лечения для пациента.
- Лимфатическая инвазия — это процесс, при котором злокачественные клетки проникают в лимфатические сосуды.
- Васкулярная инвазия подразумевает вовлечение опухолевых клеток в кровеносные сосуды.
- Оба типа инвазии являются важными показателями распространения рака и могут влиять на прогноз пациента.
- Обнаружение инвазии может потребовать изменения в тактиках лечения и контроле за заболеванием.
- Ранняя диагностика и оценка инвазии необходимы для выбора адекватной стратегии терапии.
Нефробластома представляет собой распространенный злокачественный процесс, наблюдающийся у детей, который способен к распространению опухолевых образований в просвет почечных и нижней полой вен (НПВ), а В сердечные камеры (опухолевый тромбоз). Даны сведения о частоте данного осложнения. Рассмотрены различные подходы к классификации и стадированию этого состояния. Также были обсуждены анатомические и патофизиологические особенности опухолевого тромбоза в области НПВ, обусловленного нефробластомой.
Нефробластома – одна из самых распространенных злокачественных эмбриональных опухолей у детей (рак почки). Она занимает 4-е место среди опухолей, уступая только гемобластозам, новообразованиям центральной нервной системы и мягкотканевым саркомам [3]. Частота выявления нефробластомы колеблется от 0,4 до 1 случая на 100 000 новорожденных


По всем случаям патологоанатом оценивает гистологический тип опухоли. Существует несколько патогистологических систем классификации для диагностики рака желудка. По-прежнему неясно, какая система классификации предоставляет самую верную информацию, поэтому ее выбор в рутинной работе может варьировать. В дополнение к на-иболее используемому классу систем, таких как классификации P. Lauren [3] и ВОЗ [4], другие авторы попытались охарактеризовать и классифицировать рак желудка на основе микроскопической морфологии и применительно к клиническому результату.
В настоящем времени наиболее распространенной классификационной системой является система ВОЗ, которая не учитывает аспекты гистогенеза и дифференцировки, и включает 5 ключевых гистологических типов карцином: папиллярные, тубулярные, муцинозные, слабокогезивные и смешанные карциномы, а также приблизительно 10 редких подтипов. Папиллярные, тубулярные и муцинозные формы считаются дифференцированными (высоко- или умеренно-, G1—G2), тогда как различные формы слабокогезивного рака, включая перстневидно-клеточные варианты, относились к низко- или недифференцированным формам (G3—G4). Дифференцировка карцином желудка основывается на доле образованных железистых структур: высокодифференцированные (G1) — свыше 95%; умеренно дифференцированные (G2) — от 50% до 95%; низкодифференцированные (G3) — менее 50%. В недифференцированных карциномах (G4) формирование железистых структур отсутствует.
Наличие в гистологическом материале лимфоваскулярной инвазии подтверждено как наиболее важный прогностический признак и фактор риска для метастазирования в лимфатические узлы при раннем раке желудка [5—9]. При его обнаружении должен решаться вопрос о дальнейшем применении хирургического метода лечения вне зависимости от резектабельности опухоли.
На сегодняшний день не установлена четкая связь между лимфоваскулярной инвазией и типом опухоли по классификации ВОЗ, а также её степенью дифференцировки (G1—G4). В руководстве D. Allen [10] описываются «парадоксальные» наблюдения, согласно которым прогноз при раннем диффузном раке оказывается лучше, чем у интестинального типа с определенной инвазией в сосуды. Указано также, что ранние формы рака составляют примерно 10% от общего числа карцином желудка, однако обладают выраженной лимфоваскулярной инвазией (25%). Исследователи H. Yu и соавторы [11] подчеркивают, что раки папиллярного строения имеют худший прогноз по сравнению с тубулярными аденокарциномами.
N. Oue и командой [12] утверждается, что рак желудка представляет собой гетерогенное заболевание с различными фенотипами, при этом они рассматривают возможность разделения карцином на кишечные и желудочные типы.
В литературе [13—15] описывается все больше случаев ранних раков желудочного фенотипа и иммунофенотипа, таких как аденокарцинома пилорических желез с преимущественной локализацией в теле желудка, карцинома из фундальных желез. По некоторым данным, более плохой прогноз и наличие метастазов в лимфатические узлы имеют корреляцию с локализацией в проксимальных анатомических отделах желудка, включая тело и угол.
Цель нашего исследования заключается в усовершенствовании гистологической диагностики поверхностных карциноматозных образований желудка и нахождении возможной связи между гистологической структурой опухоли и её локализацией в двух типах слизистой оболочки (тело, антрум) с лимфоваскулярной инвазией.
Проанализировано 135 послеоперационных случаев спорадического рака желудка с инвазией в пределах слизистого pT1a и подслизистого слоев pT1b по системе TNM в отсутствие метастазов в лимфатические узлы. Оценивали гистологические архивные материалы после хирургических операций (резекция желудка, гастрэктомия) — 85 случаев и после эндоскопических операций (эндоскопическая резекция слизистой и подслизистая диссекция) — 50 случаев. Сравнивали ldt-группы РЖ с локализацией в антральном отделе желудка и теле (кислотопродуцирующий тип слизистой оболочки) желудка.
Согласно классификации ВОЗ 2010 и TNM 8 были выделены четыре степени гистологической дифференцировки опухолей:
1. Высокодифференцированные тубулярные аденокарциномы (G1), где в опухоли присутствуют сформированные железистые структуры.
2. Высокодифференцированный папиллярный вариант (исследован отдельно).
3. Умеренно дифференцированные аденокарциномы (G2), формирующие тубулярные и ацинарные структуры с выраженной клеточной атипией.

4. Низкодифференцированные аденокарциномы (G3) с наличием ацинарных или криброзных структур и выраженной клеточной атипией (рис. 3).
5. Недифференцированные карциномы (G4) с диффузным или солидным типом роста, включая перстневидно-клеточный вариант.
Также изучалось наличие инвазии в лимфатические сосуды с применением иммуногистохимического метода с использованием моноклонального антитела Podoplanin (D2−40) на автоматическом иммуностейнере BenchMark XT

Результаты сравнительного анализа частоты выявления РЖ по локализации представлены в таблице.
Карциномы антрального отдела желудка выявлены как статистически значимо более частая локализация по сравнению с локализацией в теле желудка: χ 2 (df=1) 8,79, p=0,0030.
Поскольку инвазия в сосуды является критически важным фактором, влияющим на прогноз для пациентов, данное значение было выбрано в качестве основного для изучения с помощью непараметрической статистики (χ² Пирсона) и оценки корреляции со следующими показателями: гистологический тип опухоли (3 варианта — тубулярный, папиллярный, а также общая группа низко- и недифференцированных карцином), степень дифференцировки по TNM 8 (4 группы — G1, G2, G3, G4) и локализация (2 варианта — тело и антрум).
Полученные результаты показывают, что лимфоваскулярная инвазия значительно чаще встречается в аденокарциномах с папиллярным строением: χ² (df=1) = 6,79, p=0,0092. Другие гистологические варианты, включая высокодифференцированные тубулярные, а также низко- и недифференцированные вариации, не проявили статистически значимых различий по данному критерию.
1. Лимфоваскулярная инвазия статистически значимо выше в умеренно- и низкодифференцированных G2, G3 аденокарциномах, чем в аденокарциномах G1 и G4: χ 2 (df=1) 8,63, p=0,0033.
2. Лимфоваскулярная инвазия значительно чаще обнаруживается в опухолях, локализующихся в теле желудка, преимущественно в областях кислотопродуцирующего типа: χ² (df=1) = 10,45, p=0,0012.
Очевидно, что степень дифференцировки опухоли важна при оценке дальнейшего риска прогрессии, в то же время группа недифференцированных карцином не имеет корреляции с наличием лимфоваскулярной инвазии. Этот факт может свидетельствовать об эндоскопической резектабельности G4 карцином при ранних формах. Гистологические типы практически не играют роли при оценке риска развития лимфоваскулярной инвазии, за исключением папиллярного типа строения — с худшим, вероятно, прогнозом. Оценка гистологических типов больше важна при сравнении эндоскопической картины и типов рисунков строения. Аденокарциномы тела желудка, вероятно, имеют большую склонность к лимфоваскулярной инвазии по сравнению с локализацией опухоли в антральном отделе, это может подтверждать факт различия в канцерогенезе некоторых вариантов опухолей с преимущественной локализацией в теле желудка, более склонных к прогрессированию.
Изучение морфологии поверхностного рака желудка может наглядно продемонстрировать этапы канцерогенеза при исследовании фонового процесса и постканцерогенеза с учетом клинических данных. В общем, пациенты имеют достаточно высокие показатели выживаемости, как это было описано для данных стадий. У большинства пациентов отсутствуют опухоли с глубокой инвазией в подслизистый слой и метастазы в лимфатические узлы, а уровень летальности в 10% может быть объяснен рядом неопределённых факторов. Необходимы дальнейшие уточнения гистологических критериев для выбора метода лечения в зависимости от локализации опухоли, её типа и степени дифференцировки.
Лимфатическая инвазия представляет собой процесс, при котором опухолевые клетки проникают в лимфатические сосуды. Это явление является важным маркером для стадии рака и может указывать на агрессивность опухоли. Когда опухолевые клетки проникают в лимфатическую систему, они могут распространяться на другие участки тела, что усложняет лечение и влияет на прогноз заболевания.
С другой стороны, васкулярная инвазия относится к распространению опухолевых клеток в кровеносные сосуды. Этот тип инвазии также имеет значительное значение для определения стадии рака и его прогноза. Проникновение опухолевых клеток в кровь может приводить к метастазированию, что создает риск образования вторичных опухолей в других органах и тканях.
Обе формы инвазии, лимфатическая и васкулярная, служат важными показателями для врачей-онкологов при оценке состояния пациента и выборе стратегии лечения. Определение наличия этих инвазий помогает выявить высокие риски рецидива и метастазирования, что, в свою очередь, может повлиять на выбор более агрессивного или комплексного подхода в терапевтических методах.
Факторы, определяющие степень инвазивности опухоли
Чтобы злокачественная опухоль проросла сквозь базальную мембрану, необходимо наличие следующих факторов:
- Быстрый разделение и давление. Механическое влияние опухоли на базальную мембрану способствует её разрушению, что в свою очередь ведет к инвазии злокачественных клеток;
- Способность к движению. Клетки опухоли могут мигрировать, и это движение не является случайным. Они движутся в сторону более высокой концентрации кислорода и питательных веществ, а также к более нейтральным показателям pH;
- Межклеточные связи. Чем более прочные связи, тем меньше шансов для опухоли начать инвазию. У злокачественных клеток связи ослаблены, что позволяет им легко отделяться от новообразования и попадать в кровоток или лимфу;
- Влияние лизосомальных ферментов. Злокачественные клетки вырабатывают вещества, способные разрушать здоровые клетки и межклеточное вещество, что способствует инвазии;
- Иммунная система человека. В организме присутствует собственная защита от опухолевых процессов, которую обеспечивает иммунитет. Его активность индивидуальна для каждого человека и зависит от генетических факторов и состояния организма в данный момент. Например, пациенты с ВИЧ более подвержены онкологическим заболеваниям из-за ослабленной противоопухолевой активности.
Типы инвазии
Инвазивность в медицине определяется как способность раковых клеток проходить через базальную мембрану и внедряться в окружающие ткани. Существует несколько видов инвазии. Например, можно выделить коллективную (групповую) и индивидуальную миграцию клеток. Индивидуальная миграция, в свою очередь, бывает амебоидной и мезенхимальной (подобной фибробластам). При этом задействуются различные генетические и биохимические механизмы.
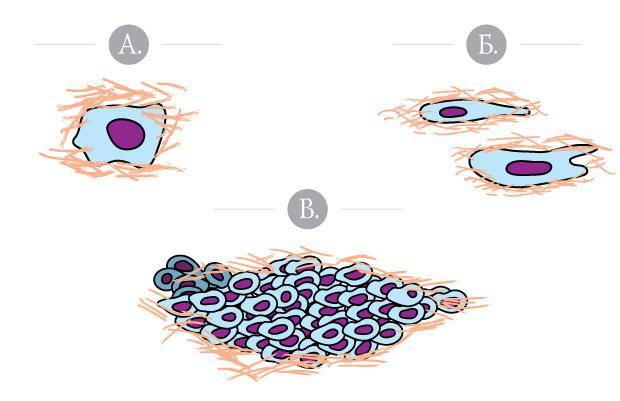
На изображении показаны различные типы миграции раковых клеток. А – индивидуальная миграция при амебоидном механизме. В этом случае клетка ведет себя как амеба. Б – мезенхимальный тип миграции, при котором клетка поляризуется, обозначая передний и задний конец. В – групповая (коллективная) миграция.
Ниже мы поговорим о еще одной классификации – о том, что такое лимфоваскулярная инвазия и сосудистая инвазия.
Инвазивный рак молочной железы
Рак молочной железы обычно развивается в молочных протоках или дольках, вырабатывающих молоко. Инвазивный рак груди диагностируется, когда злокачественная опухоль распространяется на другие области молочной железы или окружающие ткани.
Симптомы
Согласно информации Центра по контролю и профилактике заболеваний, возможные симптомы рака молочной железы могут быть следующими:
- болезненность вокруг соска;
- появление новой шишки в груди или подмышечной области;
- отечность груди;
- дискомфорт в любой части груди;
- ямочки или раздражение кожи на груди;
- красная шелушащаяся кожа в области сосков или других участков груди;
- изменения формы или размера груди;
- выделения из сосков за исключением грудного молока.
Лечение
Определение подходящего лечения рака молочной железы будет зависеть от типа и степени его тяжести. По данным Американского онкологического общества, распространенные методы лечения включают:
- хирургические вмешательства;
- лучевую терапию;
- гормональную терапию;
- химиотерапию;
- таргетную медикаментозную терапию;
- иммунотерапию.
Больной должен поговорить со своим врачом о лучших вариантах лечения в зависимости от конкретного типа рака.
Перспективы
Показатели выживаемости при раке молочной железы могут варьироваться в зависимости от пациента, стадии заболевания на момент диагностики и его подтипа. По данным Американского онкологического общества, средняя пятилетняя выживаемость составляет:
- Локализованный: 99%
- Региональный: 86%
- Отдаленный: 28%
Когда обращаться к врачу
Пациенту, у которого не диагностирован рак, следует регулярно посещать врача для плановых медицинских осмотров. Это может включать обследование на рак для выявления ранних признаков потенциального рака.
Пациенты с диагнозом неинвазивного рака должны чаще обращаться к врачу для дальнейшего обследования. Врач может оценить, прогрессирует ли рак или возвращается ли.
Пацентам, получающим лечение от инвазивного рака, необходимо консультироваться с врачом, чтобы установить, как часто нужны медицинские осмотры. Они должны делать все возможное для соблюдения всех назначений и следовать предписанному лечению.
Больному следует обратиться к врачу, если он заметит какие-либо побочные эффекты от лечения. Врач может помочь ему справиться с побочными эффектами.
Деятельность ВОЗ
В резолюции WHA50.29 Всемирная ассамблея здравоохранения призвала страны-участники к ликвидации лимфатического филяриоза как проблемы общественного здравоохранения. В ответ на это в 2000 году Всемирная организация здравоохранения начала реализацию Глобальной программы по устранению лимфатического филяриоза (ГПЭЛФ).
Стратегия ВОЗ опирается на два основных компонента:
- остановка распространения инфекции посредством ежегодного массового лечения всех людей, подходящих по критериям лечения, в областях и районах с высокими показателями заболеваемости; и
- облегчение страданий, вызванных лимфатическим филяриозом, благодаря внедрению комплексного набора основных медико-санитарных мер.
В 2020 году в рамках ГПЭЛФ были установлены целевые показатели, включенные в Дорожную карту по борьбе с заброшенными тропическими заболеваниями (2021–2030 гг.):
- (80%) стран с эндемичными случаями успешно соответствуют критериям, подтверждающим элиминацию лимфатического филяриоза как угрозы для общественного здоровья, благодаря стабильному снижению уровня инфицирования ниже установленных норм на протяжении как минимум четырех лет после завершения массового применения лекарственных средств (МПЛ) и наличию базового уровня медицинских услуг для всех районов, где зарегистрированы пациенты;
- (100%) стран с эндемичными случаями осуществляют мониторинг эпидемиологической ситуации после завершения кампаний по МПЛ или после подтверждения элиминации; и
- число людей, нуждающихся в МПЛ, уменьшено до нуля.
Широкомасштабное лечение (профилактическая химиотерапия)
Достижение элиминации лимфатического филяриоза возможно за счет прекращения распространения инфекции при помощи профилактической химиотерапии. В этой связи Всемирная организация здравоохранения рекомендует применять массовое лечение (МПЛ) как метод для достижения этой цели. МПЛ включает в себя ежегодное предоставление доз препаратов всем лицам, находящимся в группе риска. Эти препараты, хоть и слабо влияют на взрослых паразитов, эффективно уменьшают количество микрофилярий в крови и предотвращают их передачу через укусы комаров.
Рекомендуемая схема МПЛ зависит от распространенности наряду с лимфатическим филяриозом других эндемических филяриозных инвазий. ВОЗ рекомендует следующие схемы МПЛ:
- альбендазол (400 мг) дважды в год в зонах, где распространен лоаоз;
- ивермектин (200 мкг/кг) в сочетании с альбендазолом (400 мг) в странах с высоким уровнем онхоцеркоза;
- цитрат диэтилкарбамазина (DEC) (6 мг/кг) совместно с альбендазолом (400 мг) в странах, свободных от онхоцеркоза.
Недавние исследования показывают, что комбинация всех трех препаратов может эффективно устранить почти все микрофиларии из крови инфицированных на протяжении нескольких недель, тогда как традиционная двухкомпонентная схема требует несколько лет для достижения аналогичного результата.
В настоящее время ВОЗ рекомендует применять следующую схему МПЛ в странах, где отсутствует онхоцеркоз:
- ивермектин (200 мкг/кг) с добавлением цитрата диэтилкарбазина (DEC) (6 мг/кг) и в некоторых случаях – альбендазолом (400 мг).
Эффективность МПЛ напрямую зависит от выбранной схемы лечения и уровня охвата (доля населения, получающего препараты). Двухкомпонентное лечение при ежегодном повторении в течение минимум 4–6 лет и обеспечении высокого охвата группы риска позволяет разорвать цепь передачи паразита. В некоторых ситуациях для повреждения жизненного цикла паразита используется также соль, обогащенная DEC.
На начальном этапе реализации глобальной программы по элиминации лимфатического филяриоза (ГПЭЛФ) 81 страна считалась эндемичной. Однако последующие пересмотры эпидемиологических данных показали, что в 10 из этих стран профилактическая химиотерапия вовсе не требуется.
За период с 2000 по 2020 г. было проведено 8,6 млрд курсов кумулятивной терапии среди более чем 925 млн человек по крайней мере один раз в 68 странах, что значительно сократило масштабы распространения инфекции во многих местах. Там, где распространенность инфекции стала ниже пороговых уровней, численность населения, нуждающегося в МПЛ, уменьшилась на 49% (692 млн человек).
Общая экономическая выгода от реализации программы в период с 2000 по 2007 годы, по предельно осторожным оценкам, составила 24 миллиарда долларов США. Предполагается, что лечение, проведенное до 2015 года, помогло избежать экономических потерь более чем на 100,5 миллиарда долларов США, которые могли бы возникнуть за жизнь пациентов, получивших терапию.
В настоящее время 17 стран и территорий (Валлис-и-Футуна, Вануату, Вьетнам, Египет, Йемен, Камбоджа, Кирибати, Малави, Мальдивские Острова, Маршалловы Острова, Ниуэ, Острова Кука, Палау, Таиланд, Того, Тонга и Шри-Ланка) признаны странами, элиминировавшими лимфатический филяриоз как проблему общественного здравоохранения. Еще пять стран успешно осуществили рекомендуемые стратегии, прекратили массовое лечение и находятся под наблюдением для подтверждения элиминации болезни. Профилактическая химиотерапия все еще требуется в 47 странах, и по состоянию на конец 2020 г. в 10 из них не все эндемичные районы были охвачены МПЛ.
Профилактика Филяриатоза лимфатического:
Коренные жители областей, затронутых заболеваниями, как правило, не имеют возможности защитить себя от укусов комаров, тогда как приезжие должны активно использовать средства защиты, такие как репелленты и наколотники.
Диэтилкарбамазин эффективно уничтожает развивающиеся личинки филярий, что делает его пригодным для профилактического применения. Однако оптимальная схема для применения профилактических мер пока не разработана. Широкое распространение диэтилкарбамазина может приводить к снижению распространенности микрофиляриемии в популяции, тем самым помогая остановить передачу инфекции.
К каким докторам следует обращаться если у Вас Филяриатоз лимфатический:
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Заботитесь о своем здоровье? Важно обращать внимание на общее состояние. Многие люди часто не придают значения симптомам различных заболеваний и не понимают, что некоторые из них могут представлять угрозу для жизни. Существует множество болезней, которые на ранних стадиях не проявляются, впоследствии же выясняется, что, к сожалению, начать лечение уже слишком поздно.
Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если у вас есть вопросы к врачу, воспользуйтесь разделом онлайн-консультаций – это может помочь вам получить ответы на интересующие вас вопросы и ознакомиться с рекомендациями по уходу за своим здоровьем. Если вас интересуют отзывы о клиниках и специализированных врачах, проверьте информацию в разделе Вся медицина. Также рекомендуем зарегистрироваться на медицинском портале Eurolab, чтобы получать актуальные новости и обновления сайта, которые будут отправляться вам на электронную почту.
Вопросы по теме
Как лимфатическая инвазия влияет на прогноз заболевания?
Лимфатическая инвазия часто ассоциируется с более агрессивным течением опухолевых процессов и может служить неблагоприятным прогностическим маркером. Наличие лимфатической инвазии указывает на то, что раковые клетки имеют возможность распространяться к лимфатическим узлам и другим системам организма, что может привести к метастазированию. Это, в свою очередь, требует более агрессивной терапии и влияет на общую выживаемость пациентов.
В каких типах опухолей чаще всего наблюдается васкулярная инвазия?
Васкулярная инвазия чаще всего наблюдается в солидных опухолях, таких как аденокарциномы (например, рак молочной железы, простаты), саркомы и некоторые другие виды злокачественных новообразований. Она может быть индикатором высоких уровней агрессивности опухоли и часто требует более интенсивного подхода к лечению. Обнаружение васкулярной инвазии при гистологическом исследовании может влиять на стадию заболевания и прогноз.
Существуют ли методы, позволяющие предотвратить лимфатическую инвазию при лечении рака?
На данный момент нет универсальных методов, которые могли бы полностью предотвратить лимфатическую инвазию, так как это зависит от многих факторов, включая биологические характеристики опухоли и индивидуальные особенности пациента. Тем не менее, активное использование современных методов терапии, таких как иммунная терапия и таргетная терапия, может снизить риск прогрессирования заболевания и распространения опухолевых клеток по лимфатическим путям. Важно также раннее и точное выявление болезни, что может помочь в эффективном контроле над инвазивными процессами.