При сакроилеите крестцово-подвздошного сочленения важно выполнять специальные упражнения, которые помогают укрепить мышцы спины и таза, а также улучшить гибкость. Рекомендуются упражнения на растяжку, такие как наклоны и повороты, которые способны снизить напряжение в области тазовых суставов и улучшить их подвижность.
Кроме того, полезны упражнения на стабилизацию, акцентирующие внимание на контроле и поддержании правильной осанки. Использование мягких терапевтических техник, таких как плавание или йога, может помочь в снижении боли и восстановлении нормальной функции сустава. Важно выполнять эти упражнения под наблюдением специалиста, чтобы избежать усугубления проблемы.
При сакроилеите крестцово-подвздошного сочленения важным аспектом восстановления является выполнение специальных упражнений, направленных на укрепление мышечного корсета и улучшение подвижности в области таза. Рекомендуется начинать с низкоинтенсивных статических упражнений, таких как легкие растяжки и изометрические нагрузки, которые помогут уменьшить болевой синдром и улучшить циркуляцию крови.
Важно помнить, что все упражнения должны выполняться без резких движений и боли. Постепенно можно добавлять динамические элементы, например, упражнения на баланс и координацию, которые способствуют укреплению мышц спины и живота, обеспечивая поддержку крестцово-подвздошному сочленению. Рекомендуется проконсультироваться с врачом или физиотерапевтом для подбора индивидуальной программы и контроля за процессом реабилитации.
Осложнения сакроилеита
При отсутствии своевременного лечения заболевание может привести к распространению воспалительного процесса. В районе крестца располагается крупное нервное сплетение, responsibile за иннервацию внутренних органов малого таза. Если воспаление просачивается по нервным корешкам, возможно возникновение следующих осложнений:
- нарушения работы почек и мочевыделительной системы;
- онемение и болезненные ощущения в ягодичной области;
- снижение коленного и ахиллового рефлексов;
- болевые ощущения в ногах;
- недостаточная функция сфинктера прямой кишки.
Неправильное или запоздалое лечение сакроилеита может вызвать нарушение кровообращения, разрушение костной ткани, или даже гнойный прорыв в позвоночный канал, что может привести к серьезной инвалидности. Поэтому важно не терпеть боль и как можно скорее проконсультироваться с врачом для диагностики.
Диагностика заболевания
Для того чтобы начать лечение вовремя и избежать осложнений, необходимо правильно диагностировать проблему. Однако это бывает затруднительно, так как симптомы сакроилеита часто схожи с проявлениями других инфекций, и рентгенографические данные нередко оказываются неявными. На рентгеновском снимке могут отмечаться уменьшение пространства суставной щели или признаки остеопороза.
Для уточнения диагноза делают КТ или МРТ, а также анализы крови. Первичную диагностику врач проводит по клинической картине заболевания. Осматривая пациента, врач обращает внимание на походку, силу мышц, объем движений нижних конечностей. Проверяется также коленный и ахиллов рефлексы.
При сакроилеите крестцово-подвздошного сочленения очень важно понимать, что упражнения должны быть направлены на укрепление мышечного корсета и улучшение подвижности в области таза. Я всегда рекомендую начинать с изометрических упражнений, которые помогают стабилизировать суставы и уменьшить нагрузку на воспаленные участки. Например, легкие упражнения на сжатие ягодичных мышц и удержание в этом положении позволяют развивать силу без чрезмерного стресса на суставы.
Кроме того, внимание стоит уделить растяжке. Я часто использую упражнения на растяжение мышц бедра и поясницы, такие как поза голубя или наклоны к ногам, чтобы облегчить напряжение и повысить гибкость. Однако важно помнить, что движения должны быть плавными и контролируемыми, чтобы не усугубить состояние. Я всегда советую своим пациентам избегать резких движений и обращать внимание на свои ощущения во время выполнения упражнений.
Наконец, я считаю важным интегрировать упражнения для улучшения координации и баланса. Например, можно использовать упражнения на одной ноге или работу с балансировочной плитой. Такие тренировки не только укрепляют мышцы, но и способствуют улучшению нейромышечной связи, что является необходимым для эффективной реабилитации при сакроилеите. Всегда слушайте свое тело и при необходимости консультируйтесь с врачом или физиотерапевтом, чтобы корректировать программу тренировок в соответствии с вашими индивидуальными потребностями.

Основной симптом заболевания – это болезненность в области поясницы и таза.
Эпидемиология
Статистика по распространенности болей, связанных с поражением крестцово-подвздошного сустава, значительно варьируется.
- По данным некоторых исследований, распространенность составляет от 10% до 25% среди людей с болями в пояснице.
- У пациентов с подтвержденным диагнозом боль локализуется в области ипсилатеральной ягодицы (в 94% случаев) и по средней линии поясницы (в 74%).
- В 50% случаев отраженная боль может ощущаться в нижних конечностях, в 6% — в поясничной области, в 4% — в паху, и в 2% — в нижней части живота. [1]
- Симметричный сакроилеит наблюдается более чем в 90% случаев анкилозирующего спондилита и в 2/3 случаев реактивного артрита и псориатического артрита.
- Одностороннее поражение обычно проходит легче; это имеет место при реактивном артрите, псориатическом артрите, а также артрите, вызванном хроническим воспалением в кишечнике и недифференцированной спондилоартропатии. [4] [5]
- Госпитальная распространенность заболеваний КПС составляет 0.55%, при этом отмечается преобладание женского пола (82.35%), средний возраст составляет 25,58 лет. Гинеко-акушерские факторы являются основными рисками (47.05%). Подходящие этиологические факторы включают бактериальный артрит (82.3%), в основном пиогенный (70.58%), остеоартрит (11.7%) и анкилозирующий спондилит (5.9%).
Клиническая картина
Сакроилеит обычно проявляется болью в пояснице.
Боли в пояснице являются распространенным клиническим проявлением, обычно характеризующиеся онемением, а также щелкающими или хлопающими ощущениями, часто расположенными ниже поясной линии, что может распространяться в область паха. [6]
Пациенты могут испытывать следующие симптомы:
- Боль в одной или обеих ягодицах, тазобедренном суставе, бедре или голени.
- Усиление болевых ощущений после продолжительного сидения или при детали вращательных движений.
- Дискомфорт во время лежания или сидения; болевые ощущения могут усиливаться при подъеме по лестнице или во время движения в гору.
- Проблемы со сном.
- Боль во время смены позы или переходных движений (например, переход из сидячего положения в стоячее или из лежачего в сидячее). [7]
- С точки зрения интенсивности, боль характеризуется как острая и колющая, но также может проявляться в виде тупой и ноющей.
При сборе анамнеза важно собрать как можно больше деталей. Например, следует уточнить, была ли история воспалительных заболеваний.
- Необходимо провести тщательную оценку для выявления системных симптомов, таких как жар, озноб, ночная потливость и потеря веса. Эти проявления указывают на более серьезное состояние, что может указывать на системное заболевание. [1] Пациенты часто сообщают о болях в пояснице (ниже L5), ягодицах и/или области таза, которые могут иррадиировать в одну или обе ноги.
Болит спина – исключите сакроилеит!
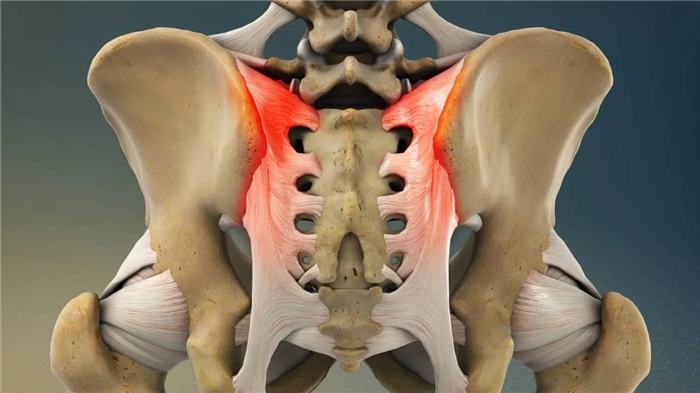
Сакроилеит (sacroiliitis) — это воспаление крестцово-подвздошного сустава. Характеризуется болезненным состоянием, поражающим один или оба крестцово-подвздошных сустава. Эти суставы находятся там, где встречаются нижняя часть позвоночника и таз.
Сакроилеит может вызывать болевые ощущения и жесткость в ягодицах или в нижней части спины, с возможностью иррадиации боли в одну или обе ноги. Длительное стояние или сидение, а также подъем по лестнице могут усугубить болезненные ощущения.
Данное заболевание трудно диагностировать. Это может быть ошибочно принято за другие причины болей в пояснице. Это было связано с группой заболеваний, которые вызывают воспалительный артрит позвоночника.
Симптомы
Боль при сакроилеите чаще всего возникает в ягодицах и пояснице. Он также может поражать ноги, пах и даже ступни. Боль может уменьшаться при движении.
Следующие факторы могут приводить к усилению боли при сакроилеитах:
- Длительное время в положении лежа.
- Долгий период нахождения в одной позе.
- Неравномерная распределяемая нагрузка на ноги.
- Подъем по лестнице.
- Бег.
- Длинные, широкий шаги при передвижении вперед.
Причины
Причины болей в крестцово-подвздошном суставе могут быть следующими:
- Травмы, повреждения. Внезапные удары, как, например, в результате автокатастрофы или падения, могут повредить крестцово-подвздошные суставы.
- Артрит. В крестцово-подвздошных суставах может развиваться изнашивающийся артрит, известный как остеоартрит. То же самое относится и к артриту, который поражает позвоночник, также известному как анкилозирующий спондилоартрит.
- Беременность. Во время родов крестцово-подвздошные суставы становятся более гибкими и растягиваются. Дополнительная масса и измененный процесс передвижения во время беременности могут вызвать нагрузку на эти суставы.
- Инфекционные заболевания. В редких случаях может произойти инфекция крестцово-подвздошного сустава.
Диагностика
Основным аспектом диагностики
сакроилеит, является осмотр и физические пробы, которые осуществляет специалист. Основной целью данной процедуры является выявление болевого синдрома, который определяется как при перемещение ног пациента в различные положения, захватывающие крестцово-подвздошные суставы, так и при осуществления надавливания в анатомической зоне бедер и ягодичных мышц.
Для подтверждения диагноза сакроилеита применяются визуализирующие методы обследования, такие как рентгенография и магнитно-резонансная томография.
Рентгенография таза может выявить признаки поражения крестцово-подвздошного сочленения. МРТ может показать, является ли повреждение результатом анкилозирующего спондилита.
Лечение
Лечение зависит от симптомов и причины сакроилеита. Растяжка и укрепляющие упражнения, а также нестероидные противовоспалительные обезболивающие, которые вы можете получить без рецепта, часто являются первыми методами лечения.
Препараты
В зависимости от причины боли это могут быть:
- Обезболивающие. Нестероидные противовоспалительные средства, доступные без рецепта.
- Мышечные релаксанты. Эти лекарства могут помочь уменьшить мышечные спазмы, сопровождающие сакроилеит.
Физиотерапия
Второй инстанцией, которой мы воздействуем к дополнению лекарственным препаратам является физиотерапия. Специалист может обучить Вас диапазону движений и упражнениям на растяжку. Эти упражнения предназначены для облегчения боли и повышения гибкости нижней части спины и бедер. Укрепляющие упражнения помогают защитить суставы и улучшить осанку.
Для локального улучшения кровообращения применяются такие физиотерапевтические методы, как:
- лекарственный электрофорез;
- вакуумная градиентная терапия;
- иглорефлексотерапия.
Хирургические и малоинвазивные процедуры
Если другие методы не принесли облегчения, прибегают к более серьезным вмешательствам, проводимым в области суставного поражения:
Внутрисуставные инъекции. Суть данной процедуры заключается в том, что лекарственные препараты вводятся непосредственно в область сустава под УЗИ-контролем, что позволяет достичь максимально точного воздействия на сустав.
Радиочастотная денервация. Эта процедура применяется, когда внутрисуставные инъекции не дают желаемого результата или эффект оказывается кратковременным. Под контролем УЗИ осуществляется абляция нерва в пораженной области сустава.
Электростимуляция. Имплантация электрического стимулятора в поясничный отдел позвоночника может помочь уменьшить боль, вызванную сакроилеитом.
Слияние суставов. Хотя хирургическое вмешательство в лечении сакроилеита редко применяется, иногда скрепление костей с использованием металлических средств может облегчить болевой синдром.
Образ жизни и домашние методы лечения
Домашние методы облегчения болей при сакроилеитах включают:
- Обезболивающие, доступные в аптеке без рецепта.
- Отдых. Изменение привычной деятельности или отказ от неё может значительно помочь. Важно следить за осанкой.
- Лед и тепло. Чередование между холодом и теплом может способствовать облегчению боли в области крестцово-подвздошного сустава.
Осложнения
Сакроилеит может затруднить выполнение различных действий, таких как наклоны, подъем тяжестей, длительное пребывание в одной позе и переход из сидячего положения в стоячее. Боль может ограничивать повседневную активность. Постоянные болевые ощущения при сакроилдите могут вызвать депрессию и нарушения сна.
Именно поэтому очень важно вовремя выявить патологию и начать своевременную борьбу с ней.
В случае появления боли в поясничной области, а В бедрах или ягодичной области, которая может иррадиировать в ноги, рекомендуется обратиться в клинику лечения позвоночника и суставов «ИХТИС», где опытные специалисты предоставят необходимую медицинскую помощь, мы всегда готовы использовать все наши усилия для вашей помощи!
· по телефону: 8 (495) 478-03-79.
Клиническая картина
Симптомы синдрома КПС зачастую сложно отличить от других видов болей в пояснице. Наиболее часто встречаемые симптомы включают:
- Болезненные ощущения в пояснице.
- Боли в области бедер.
- Дискомфорт при длительном сидении.
- Болезненность в задней части КПС (вблизи задней верхней подвздошной ости).
- Боль, возникающая при механическом воздействии на сустав, например, при наклоне вперед.
- Отсутствие признаков неврологического дефицита или раздражения нервных корешков.
- Нестандартные движения в КПС.
- Сустав может быть гипермобильным или, наоборот, гипомобильным, что накладывает дополнительные болевые ощущения.
- Боль часто локализуется непосредственно над КПС.
- Пациенты могут описывать боли как острые, колющие и/или стреляющие, которые отдают по задней поверхности бедра, не доходя до колена.
- Иногда боль может имитировать корешковую, что может привести к ошибочным диагнозам.
- Пациенты часто сообщают о болевых ощущениях при сидении, при лежании на стороне, близкой к боли, или при подъеме по ступенькам.
Дифференциальная диагностика
Синдром КПС является спорным диагнозом, поэтому боль и травма КПС обычно упускаются из виду. Это состояние часто определяется, как дисфункция (термин, который служит собирательным термином для различных состояний).
Дифференциальная диагностика должна включать в себя следующие состояния:
- Боль, связанная с корешковыми нервами.
- Синдром, вызванный напряжением грушевидной мышцы.
- Анкилозирующий спондилит.
- Синдром фасеточных суставов в поясничной области.
- Спондилоатропатия.
- Бурсит в области большого вертела.
- Перелом шейки бедра.
- Синдром перегрузки тазобедренного сустава.
Диагностические процедуры
Для выявления дисфункции КПС необходимо провести комплексное исследование.
- Необходимо провести оценку тазобедренных суставов, включая проверку амплитуды движений для выявления симптомов. В этом процессе важно выполнить тест Тренделенбурга. Пальпация над крестцово-подвздошными связками может вызывать дискомфорт. Также стоит помнить, что различия в длине конечностей могут быть причиной болей в области крестцово-подвздошного сустава, поэтому измерение длины ног должно проводиться у всех пациентов с подозрением на дисфункцию этого сустава.
Физиотерапевты применяют разнообразные ортопедические тесты для выявления проблем.
- Тест Гаенслена.
- Тест, связанный с тазом крестца.
- Тест, связанный с тазобедренным суставом.
- Дистракционный тест.
- FABER-тест.
- Тест Йомана. Пациент лежит на животе с согнутым коленом под углом 90 градусов. Терапевт поднимает согнутую ногу, вызывая чрезмерное разгибание бедра. Это создает напряжение на задние структуры и передние крестцово-подвздошные связки; появление боли указывает на положительный результат теста.
- Тест Жиллета. Пациент стоит, а большие пальцы терапевта помещаются под заднюю верхнюю подвздошную ость и S2 (параллельно друг другу). Пациенту предлагается согнуть одну ногу в коленном и тазобедренном суставах до 90 градусов. Если задняя верхняя подвздошная ость со стороны согнутой ноги поднимается, тест считается положительным.
- Тест компрессии крестцово-подвздошного сустава. Больной ложится на спину, терапевт оказывает давление на крылья подвздошных костей. При перекрестном положении рук можно добавить боковое сжатие. Появление боли свидетельствует о напряжении передних крестцово-подвздошных связок.
Интеграция навыка стабилизации поясницы в динамические функциональные задачи с большой нагрузкой
- Предлагаемые упражнения включают изометрические сокращения, проводимые с добавлением утяжелителей на поясницу: ягодичный мостик и поочередное разгибание ног в положении на четвереньках.
- Переход от поочередного разгибания ног на четвереньках к подъему рук вместе с ногами Возможен.
- Чтобы увеличить сложность, можно выполнять ягодичный мостик на одной или обеих ногах, используя нестабильную поверхность, например, мяч.
- Примером упражнения для развития координации может быть ягодичный мостик на одной ноге с попеременным переключением нижних конечностей на нестабильной поверхности. Добавление мяча повышает сложность и улучшает способность стабилизации мускулатуры кора.
- При выполнении данных упражнений следует контролировать деятельностью поперечной мышцы живота и многораздельных мышц.
Мануальная терапия
Для лечения синдрома крестцово-подвздошного сустава необходимо подходить с многосторонней точки зрения, внедряя методы мануальной терапии в лечение. Таким образом, консервативная терапия может включать в себя физические упражнения и мануальную терапию. Важно выявить и устранить основные причины дисфункции сустава в процессе лечения. Исследования показывают, что манипуляции как на крестцово-подвздошном суставе, так и на поясничном отделе значимо снижают боль и функциональные ограничения у людей с синдромом крестцово-подвздошного сустава.
Манипуляции на КПС
Пациент лежит на спине, а терапевт стоит с противоположной стороны (от той, которую необходимо полечить). Пациент кладет руки за голову, затем терапевт пассивно поворачивает его в свою сторону (по направлению от пораженного КПС) в конец амплитуды движений. Затем терапевт делает быстрый толчок в переднюю верхнюю подвздошную ость в заднем и нижнем направлении.
Ротационная манипуляция на поясничном отделе
Пациент располагается на стороне здоровой ноги (например, правой), а терапевт стоит напротив него, сгибая его верхнее бедро до появления сгибательного положения в пояснице. Затем терапевт захватывает нижнюю руку пациента и поворачивает его корпус влево до ощущения ротационного движения в нужном сегменте позвоночника. В это время верхняя рука терапевта фиксирует положение (ее рука находится поверх грудной клетки, рука пациента поверх руки терапевта), а нижняя рука производит высокоскоростной и низкоамплитудный толчок таза вперед.
Задняя ротация тазовой кости
Целью данной техники является манипуляция на КПС для восстановления правильного положения тазовой кости при ее переднем смещении. Пациент лежит на боку, лицом к терапевту. Одну руку терапевт кладет на ПВПО, а другую — на бугристость седалищной кости. Верхнее бедро пациента согнуто по 90 градусов, нижняя нога выпрямлена.
Важно повернуть позвоночник на уровне сегмента L5-S1, потянув нижнюю руку пациента вверх и вперед. Рука терапевта, находящаяся на ПВПО, толкает назад, а другая — вперед. Это положение удерживается на протяжении 30 секунд.
Передняя ротация тазовой кости
Цель состоит в том, чтобы восстановить правильное положение тазовой кости при ее фиксации в положении задней ротации. Пациент лежит на животе, подложив под таз подушку. Одной рукой терапевт поддерживает бедро чуть выше колена, а другую располагает на ипсилатеральной ЗВПО (пальцы терапевта направлены в сторону ног пациента). После завершения позиционировая необходимо разогнуть бедро пациента (подняв его над кушеткой) и удерживать это положение в течение 10 секунд (колено при этом может быть согнуто или разогнуто).
Стабилизация
- Натяжение тазового пояса эквивалентно активации поперечной и внутренней косой мышц живота. Поперечная мышца живота крепится спереди к крылу подвздошной кости, что делает это место идеальным для воздействия на подвздошную кость с целью снижения напряжения крестцово-подвздошного сустава (в сочетании с жесткими задними крестцово-подвздошными связками).
- Согласно исследованиям, достаточным для достижения стабильности таза является минимальное сокращение поперечной мышцы живота (30-40% от максимальной произвольной силы). Для стабилизации крестцово-подвздошного сустава не требуется большее сокращение, поскольку рычаг поперечной мышцы сопоставим по длине с рычагом тазового пояса. Кроме того, увеличение натяжения ремня с 50 до 100 Н не приводит к значительным изменениям устойчивости. Рекомендуется избегать чрезмерного натяжения, так как это может вызвать дискомфорт из-за давления на кожу.
- Использование тазового пояса способствует уменьшению нестабильности крестцово-подвздошного сустава. Эта разница вызвана расположением ремня: установка пояса чуть ниже ПВПО (высокое положение) более эффектна, чем расположение на уровне верхней границы лобкового симфиза. Однако степень натяжения ремня существенно не влияет на КПС.
- Когда применение крестцово-подвздошного пояса для лечения гипермобильности актуально, его рекомендуется носить непрерывно в течение 24 часов на протяжении 6-12 недель. Пояс следует комбинировать с физическими упражнениями и мануальной терапией для устранения дисфункции суставов и мышечного несоответствия. Как только пациент добьется улучшения контроля мускулатуры поясницы и таза, пояс можно снять. Расположение крестцово-подвздошного пояса должно быть на верхнем крае ПВПО.








