Эпидуральная блокада действительно проводится по-разному в зависимости от типа и локализации грыжи. В случае межпозвонковых грыж важную роль играют анатомические особенности и направление выхода грыжи, что может влиять на выбор подхода и технологии выполнения процедуры.
Например, при задних грыжах блокада может быть выполнена с целью уменьшения боли и воспаления в спинномозговых корешках, тогда как при передних грыжах акцент ставится на облегчение симптомов, связанных с компрессией нервных структур. В каждом конкретном случае важен индивидуальный подход, позволяющий достичь наилучшего результата для пациента.
- Эпидуральная блокада — метод обезболивания, основанный на введении анестетика в эпидуральное пространство позвоночного канала.
- Показания к проведению блокады включают острые и хронические боли, вызванные различными типами грыж межпозвоночных дисков.
- Процедура начинается с предварительной диагностики, включая МРТ для определения локализации и типа грыжи.
- Используется местная анестезия для обезболивания области введения иглы, после чего анестетик вводится в нужное пространство.
- Эффективность блокады зависит от типа грыжи и может обеспечивать быстрый и длительный эффект купирования боли.
- После процедуры рекомендуется соблюдать режим восстановления и следить за возможными побочными эффектами.
Применение трансфораминальных эпидуральных блокад у пациентов с грыжами межпозвонковых дисков и корешковой болью

Цель данного исследования заключается в оценке как эффективности, так и безопасности метода трансфораминальной эпидуральной блокады (ТЭБ) у пациентов, страдающих от межпозвонковых грыж, а В сравнении полученных результатов в группе, получавшей ТЭБ, с результатами у тех, кто проходил другие методы лечения.
Материалы и методы. В ходе работы были проанализированы данные 248 пациентов с межпозвонковыми грыжами и выраженным корешковым болевым синдромом, которые имели показания к хирургическому вмешательству. В 70 случаях был выполнен ТЭБ, а при недостаточной эффективности (уменьшение боли менее чем на 50 %) предложили провести операцию. В 178 случаях пациентам сделали микрохирургическую или эндоскопическую дискэктомию. Оценка состояния пациентов проводилась на протяжении двух лет на основании шкалы ВАШ, опросника Освестри и системы MRC, которая показывает двигательную функцию конечности.
Результаты. Через месяц после процедуры в группе ТЭБ наблюдалось уменьшение интенсивности корешковой боли (на 50 % и более) у 84,3 % пациентов, что немного ниже, чем в группе, где проводилось хирургическое лечение (93,8 %), однако разница не является статистически значимой (p = 0,526). В то же время, у 62,9 % пациентов в группе ТЭБ было отмечено стойкое уменьшение корешковой боли (на 50 % и более) без необходимости проводить операцию.
Также значимо не отличались значения ВАШ для локальной боли в пояснице (p = 0,179) и показатели ODI (p = 0,348) между группами. Через 24 мес. преимущества функциональных исходов в группе ТЭБ в сравнении с группой хирургического лечения подтверждаются сравнением медиан ODI, составивших 4 [0; 8] и 12 [4; 20] баллов соответственно, и ВАШ для боли в пояснице – 0 [0; 1] и 1 [0; 3]; p < 0,001. Значимое (50 % и более) снижение ВАШ для корешковой боли достигнуто у всех пациентов группы ТЭБ, тогда как в группе хирургического лечения – у 88,8 % (р >0,05). В группе ТЭБ стойкий обезболивающий эффект без последующего хирургического вмешательства достигнут у 42 (60,0 %) пациентов, а число выполненных по различным причинам повторных хирургических вмешательств было достоверно ниже (p < 0,001) при сопоставимой частоте развития рецидивов грыж межпозвонковых дисков среди оперированных пациентов, которые требовали повторного хирургического лечения (p >0,05).
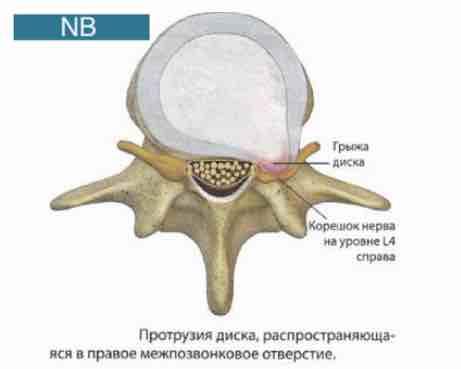
Эпидуральная блокада — это эффективный метод лечения болевого синдрома, который может быть адаптирован в зависимости от типа и расположения грыжи межпозвонкового диска. При различных формах грыж, таких как медианная или латеральная, ключевое внимание уделяется тому, какие нервные структуры могут быть компримированы. Например, при медианной грыже целесообразно провести блокаду в более центральных уровнях, а при латеральной — с учетом того, что грыжа смещает диск в сторону.
Техника выполнения блокады также может варьироваться. В случаях, когда грыжа сопутствует радикулопатии, может потребоваться более глубокое введение анестетика с целью достижения максимального эффекта. На практике это означает, что врач должен точно ориентироваться в анатомических особенностях конкретного пациента, чтобы минимизировать риск осложнений и достичь оптимального результата. Важно помнить, что выбор метода зависит еще и от индивидуальной реакции пациента на лечение, что делает каждый случай уникальным.
Кроме того, необходимо учитывать и наличие других клинических признаков. При выраженной воспалительной реакции или наличии сопутствующих заболеваний, таких как спондилит, тактика эпидуральной блокады может изменяться. В таких случаях блокада может быть менее эффективной, и врач может рассмотреть альтернативные подходы к лечению боли. Таким образом, персонализированный подход к каждой ситуации является залогом успешного применения эпидуральной блокады при грыжах межпозвонковых дисков.
Заключение. Применение ТЭБ у пациентов, страдающих от межпозвонковых грыж в области поясницы и длительным корешковым болевым синдромом, позволяет избежать хирургического вмешательства у 62,9 % пациентов в краткосрочной перспективе и у 60,0 % на протяжении двух лет после лечения, при этом качество жизни остается на высоком уровне.
Как работает метод блокады
Многие пациенты интересуются, какие именно блокады применяются при грыже позвоночника. При межпозвонковой грыже лекарственные препараты вводятся в околопозвоночные мягкие ткани, в область наибольшей болезненности. Обычно для этого используются местные анестетики или глюкокортикостероиды. В некоторых случаях инъекции выполняются под ультразвуковым или рентгеновским контролем для повышения точности попадания в источник боли.
Локальное введение препаратов способствует быстрому снятию даже острого болевого синдрома при различных заболеваниях опорно-двигательного аппарата. Механизм действия инъекций зависит от используемого лекарства: местные анестетики блокируют болевые рецепторы, в то время как глюкокортикоиды уменьшают ключевые звенья воспалительного процесса. Блокада не только устраняет боль, но и улучшает качество жизни пациента.
- Однако наряду с положительными аспектами имеются и негативные эффекты, связанные с медикаментозными блокадами:
- Невозможно предсказать, когда боль возобновится. Эффект от блокады может сохраняться как несколько недель, так и несколько месяцев.
- Второй недостаток заключается в ограничении частоты процедур. Количество блокад зависит от используемого препарата: глюкокортикоиды лучше не вводить чаще 3-4 раз в год, в то время как местные анестетики можно применять чаще, но с учетом показаний и характера боли. Некоторые пациенты отмечают, что каждая последующая блокада менее эффективна, чем предыдущая. Вводимые медикаменты могут негативно сказываться на состоянии опорно-двигательного аппарата в целом: глюкокортикоиды способны вызвать повреждение хрящей суставов.
- Устранение воспаления и боли не означает полного исцеления грыжи. Использование местной инъекции с глюкокортикоидом позволяет временно устранить симптомы, но это недостаточно для полного выздоровления, поскольку грыжа остается и продолжает сжимать нервные корешки.
Специалисты клиники TEMED прибегают к блокадам лишь в крайних случаях, когда у пациента наблюдается сильная, невыносимая боль. Основное направление лечения заключается в уменьшении и полном удалении межпозвонковой грыжи с помощью консервативных методик, таких как авторская методика модулированной резорбции, способствующая активизации естественных процессов разрушения межпозвонкового выпячивания. Применение медикаментозной блокады может отодвигать возможность использования этой методики на месяцы.
Поэтому на вопрос пациентов: «Можно ли делать блокаду при грыже в период обострения?», нельзя ответить однозначно. Если предполагается лечение с помощью метода модулируемой резорбции, для снятия боли стоит выбрать другой способ. Исключением выступают только те случаи, когда в плане терапии есть оперативное вмешательство. В таких ситуациях действительно необходимо быстро купировать сильный болевой синдром с последующим хирургическим удалением межпозвонковой грыжи.
Когда не нужно делать блокады
- К абсолютным противопоказаниям для применения медикаментозных блокад относятся:
- инфекционные заболевания в остром периоде
- беременность
- лихорадочное состояние
- индивидуальная непереносимость препарата
- расстройства свертываемости крови
- психические заболевания в фазе обострения
- острая сердечно-сосудистая патология, а также печеночная и почечная недостаточность
- Также есть противопоказания, касающиеся конкретных ситуаций:
- При остром воспалительном процессе, если не планируется хирургическое вмешательство в ближайшем будущем.
- В молодом возрасте, учитывая нежелательность использования глюкокортикоидов из-за их выраженных побочных эффектов на опорно-двигательный аппарат, таких как разрушение хрящей.
- При умеренных болевых синдромах, которые можно лечить нестероидными противовоспалительными препаратами.
- Если не установлена точная причина и локализация болей, так как инъекция должна производиться именно в нужное место.
- Если пациент активно занимается спортом, то местные инъекции глюкокортикоидов могут привести к повреждениям связок и сухожилий, вплоть до их разрывов.
- Медикаментозные блокады могут применяться по показаниям в практике невролога и травматолога-ортопеда. Основные ситуации, требующие их использования, включают:
- Выраженная боль в спине, возникающая из-за перегрузки связок и мышц.
- Сильная боль при сжатии нервного корешка межпозвонковой грыжей, если планируется операция по удалению выпячивания.
- Синдром грушевидной мышцы — сдавление седалищного нерва в области ягодиц, что нередко становится источником боли в пояснице и ягодицах, отдающей в ногу.
Каковы преимущества инъекции?
Люмбальная эпидуральная инъекция (эпидуральная блокада) является простой и сравнительно безболезненной манипуляцией, которая занимает всего несколько минут. Эффект от процедуры может быть значительным. Поскольку она считается минимально инвазивной, вероятность образования рубцовой ткани почти отсутствует. Ключевым преимуществом данного метода является быстрое облегчение болевого синдрома, что позволяет пациентам вернуться к активному образу жизни и восстановить способность к обычной повседневной деятельности.
Как она работает?
Поясничные эпидуральные инъекции решают две задачи:
- Снижение воспаления — что помогает облегчить симптомы и улучшить процесс заживления.
- Предоставление важной диагностической информации.
На основании результатов инъекции ваш врач сможет лучше определить причину вашей боли.
Процедура включает введение кортикостероида в эпидуральное пространство, где кортикостероиды обладают выраженным противовоспалительным действием и обеспечивают длительное действие благодаря медленному высвобождению. Эпидуральное пространство расположено между защитной оболочкой (твердой мозговой оболочкой), которая окружает спинной мозг, и костным позвоночным каналом. После введения препарата он распределяется и охватывает нервные корешки.

С диагностической точки зрения, если по мере снижения симптомов пациенты ощущают облегчение, это указывает на то, что соответствующий нервный корешок является источником боли.
Сколько таких манипуляций может потребоваться?
В зависимости от длительности и выраженности облегчения боли может понадобиться от одной (чаще всего) до трех (крайне редко) эпидуральных инъекций (блокад).
Положительный эффект от инъекции может наблюдаться в течение двух-трех дней.
ПОРЯДОК ПРОВЕДЕНИЯ ПРОЦЕДУРЫ
При введении кортикостероидов для эпидуральных инъекций чаще всего используются доступа:
Важно довести до пациента некоторые аспекты процедуры, ответить на появляющиеся вопросы и получить его согласие на манипуляцию.
Процедура проводится в кабинете, где имеется аппарат для флуороскопии.
Пациент располагается на рентгеновском столе, лицом вниз. Перед началом процедуры еще раз проверяется готовность пациента к вмешательству, тестируется оборудование и устанавливаются приборы для мониторинга гемодинамических показателей и пульсоксиметрии.
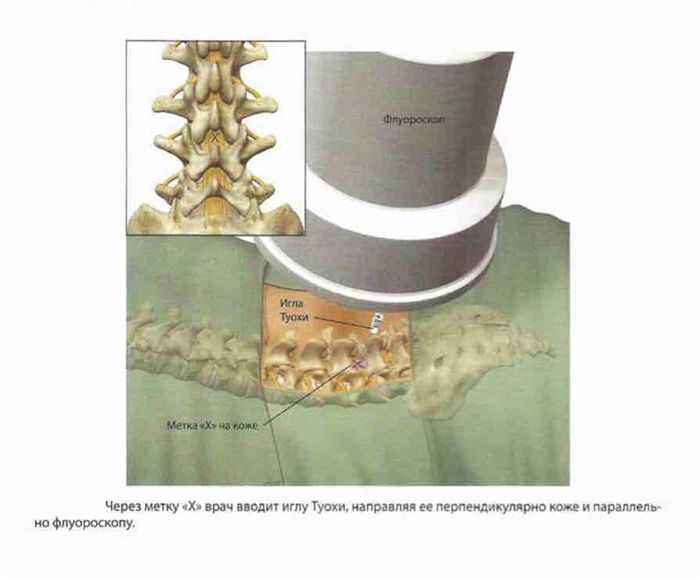
Кожу в поясничной области обрабатывают антисептическим раствором и накрывают стерильным материалом. Флуороскоп устанавливается так, чтобы получать изображение позвоночника в переднезадней проекции. Угол наклона регулируется для обеспечения перпендикулярности трубки аппарата к верхним и нижним поверхностям позвонков.
Если у пациента имеется выраженный лордоз, может потребоваться значительный наклон флуороскопа. Визуализируют нужный участок эпидурального пространства и с помощью металлического маркера помечают кожу над нижней пластинкой значком «Х».
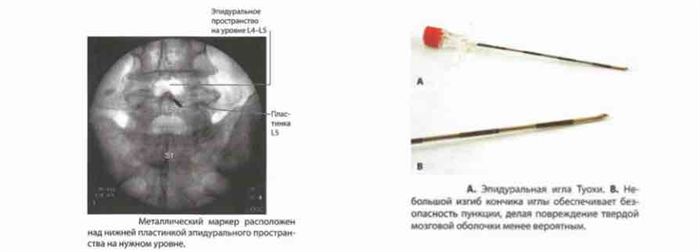
Проводится анестезия кожи и подкожных тканей 2% раствором лидокаина с помощью иглы 25G длиной 38 мм. Затем через пометку «Х» вводится эпидуральная игла Туохи, которая направляется перпендикулярно коже и параллельно флуороскопу.
Иглу продвигают до тех пор, пока не достигнут пластинку, после чего иглу немного оттягивают и делают продвигающие движения медиально, направляясь к центру эпидурального пространства.
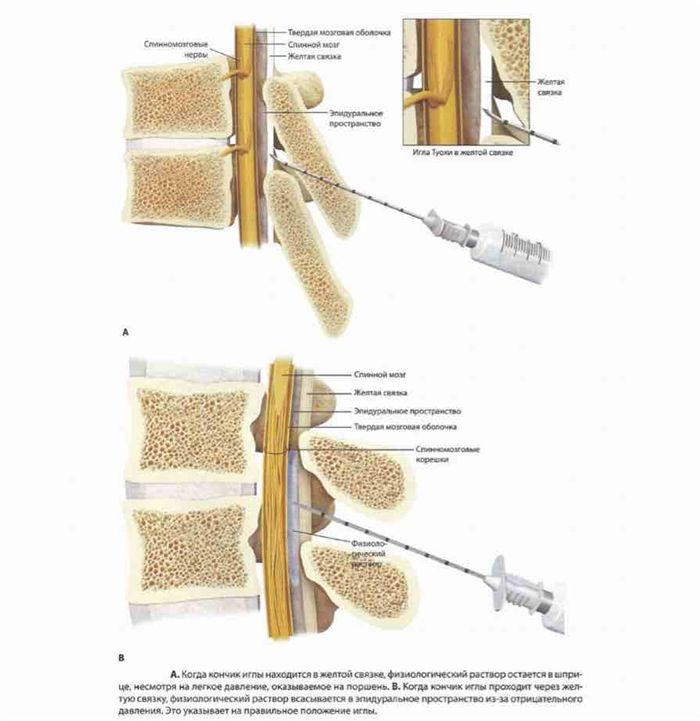
Затем игла входит в плотную желтую связку, которая «захватывает» ее. Далее мандрен из иглы извлекают и присоединяют к ней стеклянный шприц.
В шприц автор предпочитает набрать 3 мл физиологического раствора, хотя некоторые врачи используют воздух. Когда конец иглы находится в желтой связке, жидкость в шприце остается неизменной при легком нажатии на поршень. Когда игла преодолевает желтую связку и попадает в эпидуральное пространство, жидкость оказывается всасываемой в это пространство за счет негативного давления.
Это свидетельствует о правильности размещения иглы, при этом исчезает ощущение сопротивления.
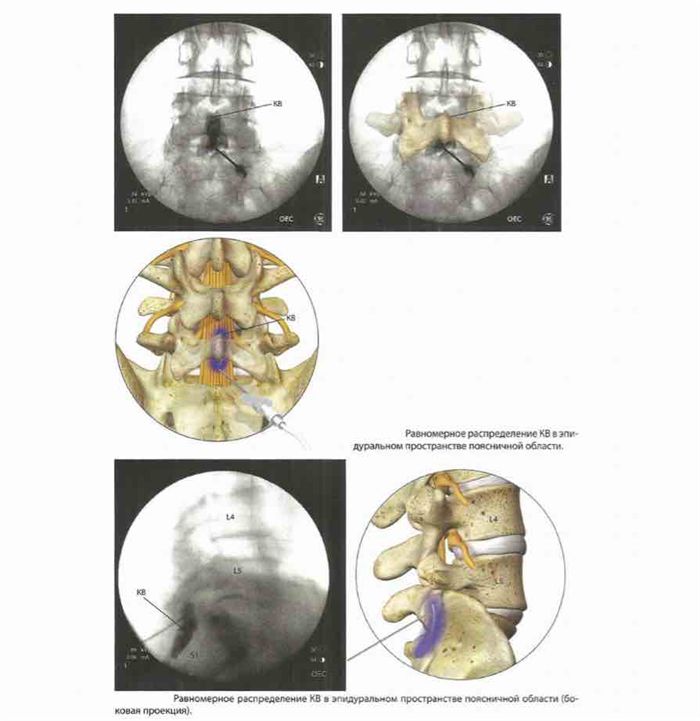
Затем к игле подключается шприц объемом 3 мл с трубкой, через которую вводится контрастное вещество.
Трубка нужна для того, чтобы при введении KB рука оператора не заслоняла рентгеновское изображение и чтобы защитить руку от облучения. KB должно распределиться равномерно.
Контроль также можно производить с помощью боковой проекции. Шприц с КВ отсоединяется, вместо него присоединяется 10 мл шприц с смесью физиологического раствора и кортикостероида.
Наиболее предпочтительным является введение 5 мл физиологического раствора вместе с 80 мг триамцинолона ацетонида при проведении процедур в области поясницы. Важно отметить, что на шейном отделе рекомендуется использовать 3 мл физиологического раствора и такую же дозу триамцинолона. В случаях выраженного стеноза позвоночного канала объем вводимого раствора следует уменьшить.
После введения препарата иглу удаляют и накладывают повязку.
При осуществлении инъекции в шейном отделе, укол выполняется на уровне между С7 и Т1, независимо от уровня расположения патологического процесса.
Здесь эпидуральное пространство имеет максимальную ширину, что делает введение иглы и ощущение потери сопротивления наиболее безопасными.
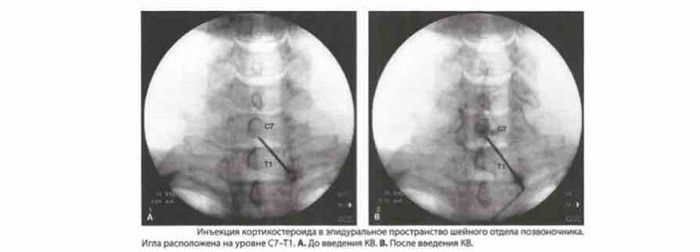
Так как эпидуральное пространство в шейном отделе намного уже, чем в поясничном, введенное вещество поднимается вверх и достигает патологического очага, даже если грыжа диска расположена на несколько уровней выше места инъекции.
Чем больше именно жидкости вводится, тем шире ее распределение в эпидуральном пространстве.
Если на необходимом уровне имеется какое-то препятствие, можно использовать иглу Туохи для введения тонкого катетера в эпидуральное пространство.
Последующие действия будут совпадать с теми, что выполняются при операциях на поясничном отделе.
Рекомендации после процедуры
После выполнения всех манипуляций пациента отправляют во временную палату для наблюдения. Если нет осложнений, то нахождение в больнице после процедуры ограничивается 2-3 часами.
Рекомендации после проведения эпидуральной блокады:
- разрешается прием пищи через 3-4 часа, если состояние пациента стабильное;
- в течение 12 часов запрещается управление транспортным средством.
Осложнения
После процедуры блокады серьезные негативные эффекты обычно не наблюдаются. Тем не менее, пациент может испытывать некоторую слабость и порой онемение в конечностях. Более серьезные проблемы бывают редко, и, как правило, они возникают из-за недостаточной квалификации специалиста.
При выполнении эпидуральной блокады могут наблюдаться такие осложнения:
- аллергическая реакция на вводимый препарат;
- колебания артериального давления (в процессе следят за этим показателем);
- эпизоды спинальной анестезии (временное онемение нижней части тела);
- головная боль и затруднения с дыханием при инъекции лекарства в субарахноидальное пространство;
- проблемы с мочевым пузырем;
- дискомфорт в области инъекции;
- инфекции;
- повреждения нервов;
- кровотечения, боли, жжения, анафилактические реакции при повреждении сосудов или неправильном введении препарата в сосуд.
Случаи последних осложнений крайне редки, и в общем, процедура лекарственной блокады считается достаточно безопасной.
Опыт других людей
Мария, 28 лет: «Когда мне поставили диагноз грыжа, я была в панике. Врач объяснил, что эпидуральная блокада может помочь снять боль. Он уточнил, что методика проведения процедуры может различаться в зависимости от расположения и типа грыжи. Я была спокойнее, когда узнала, что у каждого человека свои особенности, и доктор адаптирует подход под мою ситуацию.»
Алексей, 35 лет: «У меня тоже была грыжа, и я решил сделать эпидуральную блокаду. Врач рассказал, что если грыжа находится в определенной зоне, то игла вводится по-другому, чтобы избежать осложнений. Я был приятно удивлён, что такая процедура может быть выполнена с учетом индивидуальных характеристик.»
Екатерина, 42 года: «После травмы мне поставили диагноз грыжи. Я очень боялась делать эпидуральную блокаду, но доктор объяснил, что в зависимости от типа грыжи, может использоваться различная техника введения анестетика. Я почувствовала поддержку, когда узнала, что эти процедуры разработаны для максимального комфорта и безопасности пациента.»
Вопросы по теме
Как выбрать правильный метод эпидуральной блокады при грыже межпозвоночного диска?
Выбор метода эпидуральной блокады зависит от конкретной ситуации, в том числе от локализации грыжи, ее размера и наличия сопутствующих заболеваний. Важно обратиться к опытному специалисту, который проведет тщательное обследование и определения оптимального подхода. Например, при центральной грыже может подойти метод централизованной блокады, а при боковой грыже может понадобиться индивидуальный подход с учетом анатомических особенностей пациента.
Может ли эпидуральная блокада оказать негативное влияние при определенных типах грыжи?
Да, эпидуральная блокада может не всегда быть безопасной. При крупной грыже, вызывающей выраженное сжатие корешков позвоночника, введение анестетиков может временно облегчить боль, но не решить основную проблему. В некоторых случаях это может даже усугубить состояние пациента или привести к осложнениям. Поэтому важно всегда учитывать анамнез и физическое состояние пациента перед проведением процедуры.
Существуют ли альтернативные методы лечения грыжи без использования эпидуральной блокады?
Да, существуют различные альтернативы, такие как физиотерапия, мануальная терапия, лечебная гимнастика и медикаментозное лечение. Эти методы могут помочь справиться с симптомами и улучшить качество жизни пациента. В некоторых случаях, таких как небольшие грыжи, альтернативные методы могут быть более эффективными и безопасными. Решение о тактике лечения следует принимать в консультации с врачом, который учитывает индивидуальные особенности каждого пациента.








