После блокады пояснично-крестцового отдела спины, когда боль отступает, пациент часто ощущает значительное облегчение. Это может привести к улучшению мобильности, снижению мышечного напряжения и восстановлению функций, которые были нарушены из-за хронической боли.
Однако важно понимать, что блокада не устраняет причину боли, а лишь временно облегчает симптомы. Поэтому для достижения устойчивого результата рекомендуется комплексный подход к лечению, включая физическую терапию и изменения в образе жизни.
- Блокада пояснично-крестцового отдела предназначена для облегчения боли в нижней части спины.
- Эффект от процедуры может проявляться сразу или через несколько часов после блокады.
- Продолжительность купирования боли зависит от индивидуальных особенностей пациента и причины боли.
- Обычно облегчение длится от нескольких дней до нескольких месяцев.
- Важно сочетать блокаду с реабилитационными методами для достижения наилучших результатов.
Показания и противопоказания для блокады поясничного отдела
Процесс проведения блокады осуществляется опытным врачом, который предварительно проводит тщательное обследование и ориентируется на полученные результаты. Обычно блокада в области поясницы назначается при следующих патологиях:
- разрывах мышечной ткани;
- спазмировании мышц;
- ишиалгии (воспалении седалищного нерва);
- болевом синдроме при радикулопатии;
- грыжи межпозвоночных дисков в поясничной зоне;
- смещении позвонков (спондилолистезе);
- сужении межпозвонкового канала;
- фасеточном синдроме;
- больном синдроме, обусловленном неврологическими нарушениями в околопозвоночных мышцах (МБС).
Блокада поясничной области — это инвазивное вмешательство, поэтому существуют определенные противопоказания:
- повышенная предрасположенность к кровотечениям;
- психические расстройства;
- высокая температуру тела;
- расстройства нервной системы;
- серьезные заболевания сердца, печени и почек;
- непереносимость компонентов используемых медикаментов;
- инфекционные болезни и острые воспалительные процессы.
Данная процедура не применяется в случаях наличия у пациента рубцов, шрамов или дерматологических поражений в области инъекции.
Как делают блокаду при болях в пояснице?
Блокада при протрузии и остеохондрозе поясничного отдела представляет собой инъекцию новокаина, бупивакаина, глюкокортикостероидов, другого препарата или сочетания разных лекарств в зависимости от выявленного заболевания и цели.
- Перед началом процедуры кожа очищается с использованием антисептиков, а также проводится местная анестезия вокруг зоны боли.
- Следующим этапом, при помощи рентгенологического и ультразвукового контроля, вводится игла для пункции.
- После достижения перидурального пространства на глубине 4-6 см на иглу надевается шприц, и выполняется инъекция.
Новокаиновая паравертебральная блокада поясничного отдела подразумевает внутримышечное введение препарата в зоне локализации боли, его эффект начинает проявляться уже через несколько минут.
После проведения блокады пояснично-крестцового отдела, я часто наблюдаю значительное облегчение болевого синдрома. Как правило, такая процедура направлена на уменьшение воспаления и облегчение движения в области, где сосредоточены нервные окончания. Даже спустя несколько часов после выполнения блокады пациенты сообщают о снижении интенсивности болей, что позволяет им восстановить активность и улучшить качество жизни.
Важно отметить, что уход за пациентом после блокады также играет ключевую роль в достижении желаемого результата. Я рекомендую своим пациентам соблюдать режим, избегать перегрузок и не спешить с физической активностью, чтобы дать время организму восстановиться. На этом этапе также полезно проводить реабилитационные мероприятия, такие как физиотерапия и лечебная физкультура, чтобы закрепить полученный эффект блокады и предотвратить рецидивы.
Однако следует понимать, что блокада не является универсальным решением для каждой патологии. В некоторых случаях, несмотря на временное облегчение, причина болей может оставаться нерешенной. Поэтому я всегда подчеркиваю важность комплексного подхода к лечению, который включает диагностику, медикаментозную терапию и, при необходимости, хирургическое вмешательство. Таким образом, результат блокады можно оценить только как часть общей стратегии по управлению болью в пояснично-крестцовом отделе.
Эпидуральная блокада поясничного отдела осуществляется непосредственно в область грыжи (эпидуральное пространство) через небольшой прокол, что снижает вероятность побочных эффектов. Однако при этом болевой синдром устраняется только частично.
Показания к проведению
Точечное введение анальгетиков в позвоночник показано, прежде всего, при определенных его заболеваниях. Наиболее часто оно осуществляется у людей среднего и пожилого возраста, на фоне дегенеративно-дистрофических изменений костно-хрящевых структур позвоночного столба и их последствий. Диагностика точной локализации патологического очага и дальнейшая блокада позволяет мгновенно купировать болевой синдром.
К другой категории пациентов относятся те, кто страдают от заболеваний нервной ткани, таких как спинномозговые нервы и их корешки, проходящие между позвонками. Блокада Выполняется при поражении мышц спины, тазобедренной области или нижних конечностей с выраженным болевым синдромом.

Локализация патологического процесса определяет место, где будет выполнен обезболивающий укол.
Показания для проведения паравертебральных блокад весьма разнообразны, и их можно перечислить следующим образом:
- патологии (травмы, воспаления, деструктивные процессы) тканей позвоночника – остеохондроз, спондилоартрит, межпозвоночные грыжи, протрузии;
- патологии нервной ткани и оболочек спинного мозга – невриты, невралгии спинномозговых нервов, опоясывающий лишай, межреберная невралгия;
- мышечные патологии – миозиты.
Назначение блокад позвоночника всегда производится строго индивидуально, в зависимости от типа заболевания и его тяжести, но главным показанием является наличие интенсивного болевого синдрома. Во многих случаях быстро купировать сильнейшую боль и улучшить самочувствие пациента удается только с помощью данного способа, поэтому он используется очень часто как при оказании первой помощи, так и в составе терапевтической схемы.
Для временного избавления от боли достаточно одного укола в области позвоночника; однако для достижения длительного эффекта может потребоваться до 15 процедур с необходимым интервалом (обычно каждые 4-5 дней). Несмотря на возможность проведения многократных вертебральных блокад, курсовое лечение не должно превышать четырех раз в год.

Местные анестетики применяются в большинстве случаев
Кроме терапевтической функции, блокады могут также использоваться для диагностики. Даже если врач уверен в диагнозе, мгновенное облегчение боли служит дополнительным подтверждением его заключения. В тяжелых или запущенных случаях (например, при наличии у пациента нескольких болезненных точек), эффект от блокады может помочь выявить тип заболевания, определить источник боли и пути распространения болевых импульсов.
Механизмы действия препаратов для блокад
Конечный результат процедуры, а именно максимальное обезболивание, зависит от нескольких процессов, которые происходят после введения лекарства в очаг. Это собственно фармакологический эффект от определенного препарата, последствия от его наибольшей концентрации в источнике боли и рефлекторный механизм. Анестетик, введенный непосредственно в очаг, моментально фиксируется на нервных волокнах, прикрепляясь к их оболочке. Вступая в обмен кальция, натрия и калия, молекулы лекарства, тем самым, нарушают этот процесс, что блокирует проведение нервного импульса и, тем самым, купирует боль.
Сигналы о боли проходят через так называемые «медленные» нервные волокна, поэтому воздействие на них является одним из механизмов обезболивания. Анестетики, применяемые при блокадах, эффективно справляются с этой задачей. Для того, чтобы их влияние было селективным и направленным исключительно на «медленные» волокна, концентрацию препаратов нужно немного снизить. Этот подход позволяет не только облегчить боль, но и воздействовать на определенные вегетативные реакции. Например, после блокады на определенное время восстанавливается питание тканей, устраняется сосудистый спазм, отек и воспалительные процессы, а также нормализуется рефлекторная деятельность в соответствующем дерматоме и на более высоком уровне нервной системы.
Эффективность применения анальгетиков складывается из двух факторов:
- Корректный выбор концентрации препарата, достаточной для воздействия на «медленные» нервные волокна.
- Наивысшая точность введения лекарственного средства в патологическое образование. Чем ближе игла окажется к очагу, тем меньшее будет разбавление препарата тканевой жидкостью, и изначальный объем потребуется меньший. Это, соответственно, значительно снижает риск токсических осложнений.
Несмотря на быстрое достижение эффекта анестезии, процесс обезболивания можно разделить на три этапа, каждый из которых четко «узнается» пациентом:
- Кратковременное увеличение болевых ощущений, объясняемое механическим воздействием иглы и анестетика на ткани.
- Собственно разумное обезболивание, длительность которого варьируется в зависимости от использованного препарата, типа заболевания и метода проведения блокады.
- Возвращение болевого синдрома, но не более чем на 50% от первоначальной интенсивности.
Каждое средство для блокады позвоночника имеет свои характеристики, свойства, уровень эффективности. Врач должен осуществлять подбор препарата строго индивидуально, чтобы достигнуть максимально возможного эффекта, но без формирования каких-либо побочных явлений или опасных последствий.

Двухкомпонентные блокады комбинируют местный анестетик с гормональным средством.
Виды
Существует достаточно много видов блокад. В зависимости от характера наблюдающейся клинической картины растворы лекарств могут вводиться в мягкие ткани, определенные биологически активные точки, сухожилия, в область прохождения нервных волокон или их сплетений. Их можно выполнять в любой части спины, но только врач может подобрать нужный тип обезболивания. Например, точечные инъекции в область позвонков С1-С7 шейного отдела позвоночника способна устранить боли во всей спине.
- Шейная. Лекарственный препарат вводится в области шейных позвонков, что позволяет полностью устранить боль в шее, руках и голове, а также повысить комфорт в позвоночнике в целом.
- Грудная. Включает инъекции с лекарственными растворами на уровне грудного отдела позвоночника, что помогает избавиться от боли в руках, области груди и мышцах торса, а Внутренних органах.
- Торако-люмбальная. Способствует снижению болезненных ощущений в нижней части спины, ногах и устраняет дискомфорт в кишечнике.
- Поясничная – направлена на обезболивание поясничной области. Может быть назначена неврологом или вертебрологом для диагностических целей.
- Копчиковая – предназначена для устранения боли в пояснично-крестцовом отделе.
Существуют различные разновидности блокад: лечебные, лидокаиновые и новокаиновые. Первые включают, помимо анестетиков, ввод лишенных кортикостероидов с выраженными противовоспалительными свойствами. Они считаются эффективным методом борьбы с болевым синдромом и другими неврологическими нарушениями, т.к. воздействуют на причины возникновения боли — воспалительный процесс.
Лечебные блокады обеспечивают низкую вероятность побочных эффектов от вводимых препаратов, поскольку их активные ингредиенты сразу проникают в область поражения и лишь затем в малых дозах всасываются в общий кровоток.
Новокаиновые и лидокаиновые блокады заключаются во введении обезболивающего вещества в зону максимальной болезненности, так называемые, триггерные точки. Они эффективны при болях, возникающих при повышении тонуса мышц спины, перегруженности суставов, корешковом синдроме. При этом лидокаиновые блокады могут использоваться только для снятия болевого синдрома, тогда как новокаиновые назначаются и в диагностических целях.
Также доступны различные методы введения медикаментов. Выделяют перидуральные, межреберные и паравертебральные блокады.
Эпидуральная блокада поясничного отдела позвоночника
При болях в пояснице и необходимости проведения хирургического вмешательства на нижней части тела наиболее эффективным признано введение анестетиков в эпидуральное пространство поясничного отдела позвоночника на границе с крестцом. Именно в этой области обычно локализуются боли при поражении нервных корешков поясничного отдела.

Процесс процедуры включает в себя:
- пациент располагается на животе или боку;
- кожа обрабатывается антисептическим раствором;
- выполняется местная анестезия в области позвонков L1–L5;
- определяются анатомические ориентации и точно вводится игла между позвонками L3–L4 или L4–L5 (при этом игла проходит через кожу, подкожно-жировую клетчатку, надостистую, межостистую и желтую связку);
- осторожно преодолевается граница эпидурального пространства;
- медленно вводится раствор;
- извлекается игла и накладывается стерильная повязка.
Для предупреждения скачка артериального давления перед блокадой пациенту могут вводить кофеин, а людям, страдающим от гипотензии – эфедрин. Терапевтический эффект развивается сразу же после инъекции и сохраняется длительное время. Но этого зачастую полностью достаточно для того, чтобы разорвать цепь болевых импульсов, предотвратить формирование очага возбуждения в коре головного мозга и нормализовать состояние больного.
Паравертебральная
В последнее время наиболее часто применяется паравертебральная блокада пояснично-крестцового отдела для облегчения болевого синдрома. При этой методике введение раствора медикаментов происходит в отдельное ответвление нерва в области паравертебральной линии, которая располагается на уровне поперечных отростков, не затрагивая спинной мозг. Это приводит к облегчению боли в определенной области тела или внутреннем органе, что обычно достаточно для устранения локализованной боли или проведения диагностики.

В свою очередь паравертебральные блокады делятся на 4 вида на основании глубины воздействия:
- тканевые – препарат вводится в мягкие ткани вокруг поврежденного сегмента позвоночника;
- рецепторные – анестетик применяется в точках, где расположены рецепторы, ответственные за болевые импульсы;
- проводниковые – инъекция выполняется вблизи нервного корешка, отвечающего за передачу болевых сигналов;
- ганглионарные – целью блокады становятся нервные узлы.
Паравертебральную блокаду делают, когда пациент лежит на животе. Врач пальпирует область наиболее выраженной болезненности, находящейся в проекции пораженного нерва. Кожные покровы обрабатываются антисептиком, и с помощью тонкой иглы вводится новокаин внутрикожно до достижения эффекта «лимонной корки».
Другую иглу вводят на расстоянии 3–4 см от линии остистых отростков на уровне нужного межпозвоночного промежутка. По мере ее продвижения вглубь мелкими порциями впрыскивают раствор новокаина вплоть до того, как она упрется в поперечный отросток. После этого меняют направление движения иглы, чтобы обойти позвонок вверх или вниз. Так погружают ее еще на 2 см и вводят запланированное количество раствора. Таким образом, общая глубина введения иглы составляет около 5–6 см.

В случае возникновения острых болей в поясничной или крестцовой области без явной локализации может быть рекомендовано осуществление блокад с одной или двумя сторонами с применением смеси новокаина и кортикостероида (чаще всего гидрокортизона), вводя её в область спинномозговых канатиков через три или шесть паравертебральных точек. Дозировка гидрокортизона определяется индивидуально, принимая во внимание состояние пациента и характер болевого синдрома.
После блокады пациенту рекомендуется оставаться в лежачем положении и желательно не двигаться активно не менее 2 часов. Лежать стоит на здоровом боку. Допускается использование в это время гаджетов или других развлекательных средств.
Блокада при межреберной невралгии
Основная цель процедуры заключается в том, чтобы доставить лекарства в межреберное пространство в месте прохождения пораженного нерва. Существует несколько типов блокад:
- парастернальные;
- передние;
- задние;
- боковые.
Уровень введения препарата определяется на основании расположения травмы или очага заболевания.
Во время процедуры пациент должен лечь на сторону, не пораженную болезнью. После обработки кожи антисептиком производится инфильтрация кожи тонкой иглой. Затем вводится более крупная игла под прямым углом к нижнему краю ребра, а затем под углом, погружаясь в мягкие ткани. При выполнении этой манипуляции на задней стороне рёбер важно регулярно проверять целостность сосудов, проводя контрольную аспирацию.
Препараты для выполнения блокады позвоночника
Часто применяются многокомпонентные составы, основой которых все же выступают известные анестетики – лидокаин и новокаин. Они блокируют передачу нервных импульсов за счет ингибирования натриевых канальцев.
Растворы для блокад могут включать в себя:
- кортикостероиды, являющиеся очень эффективными противовоспалительными средствами, которые при введении непосредственно в область воспаления способствуют быстрому уменьшению отека и воспалительного процесса;
- витамины группы В, которые способствуют улучшению передачи нервных импульсов;
- хондропротекторы, необходимые для наполнения хрящевой ткани и восстановления её эластичности и прочности.
Вероятные опасности при эпидуральной инъекции
Доктор обычно рекомендует не делать эпидуральную блокаду, когда у пациента имеются проблемы с эпидуральным промежутком в позвоночнике. Подобные отклонения бывают врожденные либо приобретенные в процессе проведения хирургического вмешательства в позвоночный столб, после которого сформировались шрамы.
Важно отметить, что такая процедура противопоказана в случае наличия инфекции. После введения Кортизона организм теряет способность бороться с инфекционными процессами. Эпидуральные инъекции не проводятся при диабете или пресуществующей сердечной недостаточности.
Особые указания
Перед назначением спинальной блокады необходимо ознакомиться с некоторыми предостережениями:
- При регулярном применении антиагрегантов (таких как Аспирин или нестероидные противовоспалительные препараты) существует риск развития кровотечений, поэтому спинальная блокада в таких случаях не рекомендуется.
- Наличие повышенной чувствительности или аллергии на определенные медикаменты может вызвать нежелательные реакции на препараты, используемые для блокады. Пациент должен обязательно сообщить врачу о наличии аллергических реакций на какие-либо лекарства.
- При наличии сопутствующих заболеваний пациенту следует обсудить с врачом возможные риски, связанные со спинальными инъекциями. Например, у людей с диабетом может наблюдаться повышение уровня глюкозы в крови после введения Кортизона. У пациентов с сердечно-сосудистыми заболеваниями, почечной недостаточностью, гипертензией и другими проблемами могут возникнуть осложнения из-за задержки жидкости в организме через несколько дней после блокады.
Блокады поясничного отдела делятся по своим типам в зависимости от места введения
- Инъекции в триггерные точки. Применяются для устранения мышечных спазмов при миофасциальном болевом синдроме.
- Блокады фасеточных суставов. Это лечение применяется при дегенеративных изменениях дугоотросчатых суставов и остеоартрите.
- Эпидуральное введение стероидов. Необходимо при грыжах межпозвоночных дисков и стенозах позвоночного канала. Основное преимущество — длительное действие, эффективное облегчение боли и улучшение качества жизни пациентов. В зависимости от метода доступа, они могут быть разделены на три подтипа: каудальные, трансформинальные и интраламинарные.
- Блокады подвздошно-крестцового сочленения. Оно также показано при дисфункциях в этой области и может применяться совместно с блокадой фасеточных суставов.
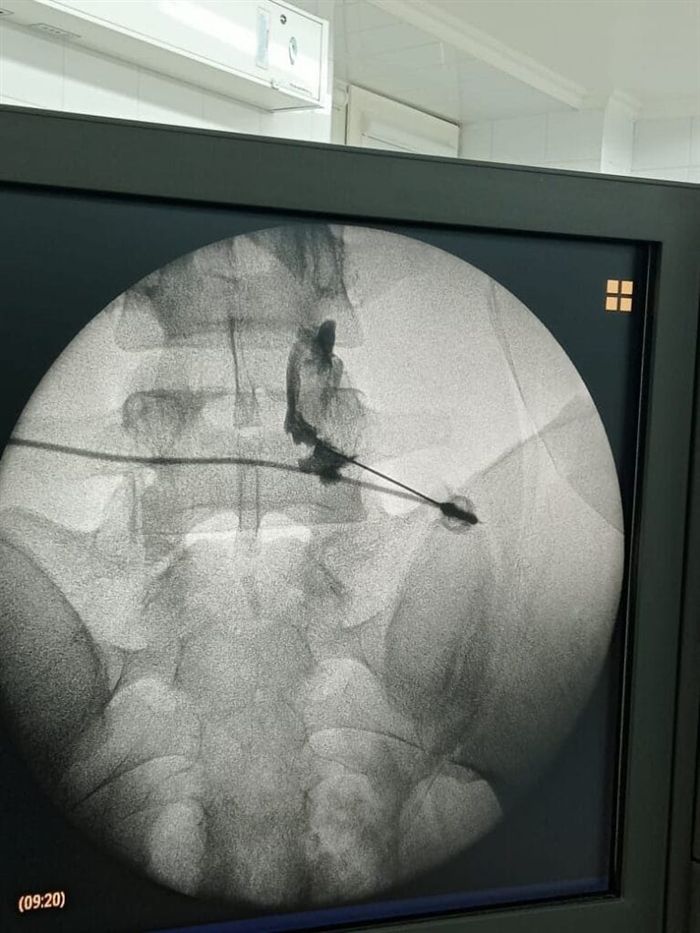
Новакаиновая блокада применяется при болях, возникающих после травм, аллергических реакциях и проявлениях остеохондроза. Препарат уменьшает проницаемость сосудистых стенок, повышает стойкость организма к аллергенам и нормализует тонус сосудов, что делает его одним из самых безопасных средств с минимальными побочными эффектами.
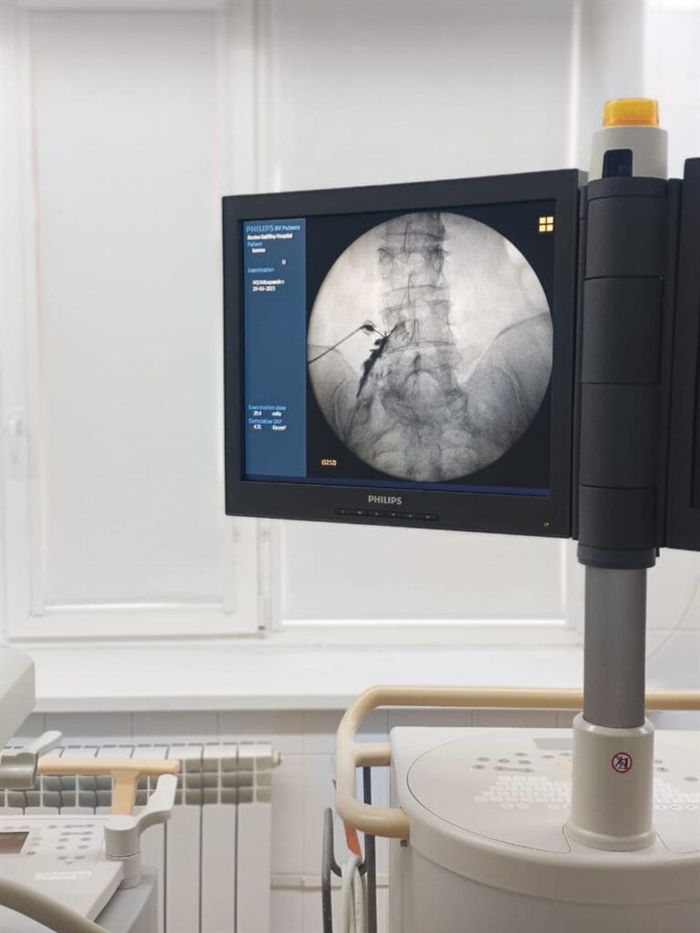
Из-за чего может беспокоить поясничный отдел позвоночника?
Поясничный остеохондроз и дисфункция крестцово-подвздошного сустава часто сопровождаются хроническими болями в спине. Это может привести к онемению конечностей, спазмам и судорогам в мышцах, а также общему ухудшению состояния организма. Если не лечить данные патологии, это может привести к состоянию, угрожающему полной парализации. Также эта область может вызывать дискомфорт во время беременности.
Блокада при грыже поясничного крестцового отдела позвоночника
Блокада при грыже поясничного крестцового отдела позвоночника способна прервать передачу нервного импульса. Она дарит телу подвижность, убирает припухлости и воспаление. Когда возникает давление на нервный корешок, появляется болевой синдром. Дискофорт может сопровождать человека неделями, не давая спать и работать спокойно.
Данный вид блокад используют в тех случаях, когда человек испытывает непрекращающуюся боль и не может ни сидеть, ни лежать, ни двигаться. Он постоянно пытается найти удобное положение, но боль мешает ему это сделать. В период действия анестезии врач может проводить необходимые манипуляции, такие как пункция, введение антибиотиков или химиотерапевтических препаратов.
Последствия блокады поясничного отдела позвоночника только самые приятные. Это и облегчение болевого синдрома и повышение качества жизни. Человек может заниматься своими делами, работой, и не отвлекаться на ноющую тупую боль в крестце.
Мы изучили мнения пациентов в интернете и пришли к выводу, что отзывы о блокадах поясничного отдела позвоночника исключительно положительные. Пациенты выражают сожаление, что не сделали блокаду раньше, так как после инъекции их состояние значительно улучшилось и они забыли о болях.
В отзывах было подмечено, что блокада помогла избавиться от отечности и воспаления. Пользователи делились восторгом, связанным с быстрым избавлением от боли. Пациенты отметили, что не так страшен черт, как его малюют, то есть, процедура не настолько болезненна, как может показаться. Многие обращали внимание читателей на доступную стоимость блокады, и в то же время высокую эффективность. Не обошлось и без советов – пациенты рекомендовали выбирать только грамотного, опытного врача для проведения блокады.
Если вы ищете подходящее место для проведения блокады поясничного отдела, обратите внимание на Центр РЖД-Медицина. Опытный анестезиолог-реаниматолог Гончаров Михаил Алексеевич предоставит необходимую помощь и будет наблюдать за вами в течение двух часов после процедуры.
Цена блокады поясничного отдела позвоночника от 6200 рублей. Чтобы наверняка узнать, сколько стоит процедура в вашем случае, нужно обратиться в Центр РЖД-Медицина.
Контакты:
Чтобы записаться на процедуру блокады, созвонитесь с врачом по его личному номеру телефона:








